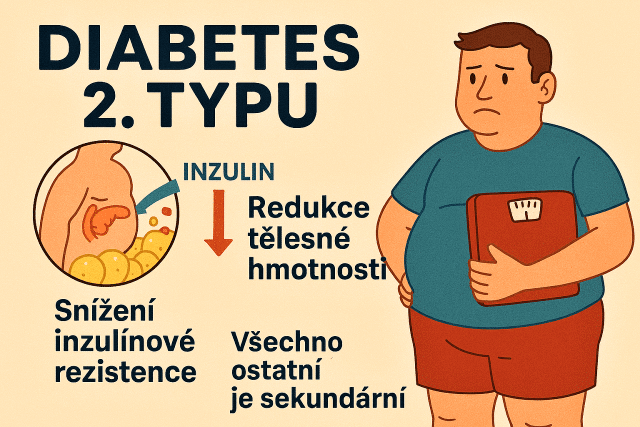
Nejdřív sniž příčinu. Až potom dolaďuj čísla na glukometru.
- Priorita nejdříve zhubnout = viscerální tuk a inzulínová rezistence, ne HbA1c
- Remise 48–86 % automaticky, pokud zhubnete
- Kombinace nefarmakologických intervencí = stejný efekt jako metformin
Klíčové body článku:
- Úbytek hmotnosti o 10–15 % vede k remisi diabetu u 48–86 % pacientů, zatímco genetika vysvětluje jen 8–25 % rizika
- Priorita není HbA1c, ale snížení viscerálního tuku a inzulínové rezistence – to teprve vytváří podmínky pro stabilní glykémii
- Kombinace redukce hmotnosti, úpravy stravy, pohybu a spánku snižuje HbA1c stejně efektivně jako metformin – bez vedlejších účinků
Tahle otázka rozděluje diabetiky na dvě skupiny. První skupina pečlivě sleduje každou špičku na glukometru po každém jídle, dělá si poznámky, srovnává hodnoty, nastavuje léky. Druhá skupina se ptá: co způsobuje, že se moje hodnoty vůbec pohybují takhle? A jde na to od kořene.
Pokud si myslíš, že obě skupiny dělají totéž, čti dál. Není to pravda.
Problém je jednoduchý a přitom ho přehlíží neskutečné množství lidí: většina diabetiků 2. typu řeší symptomy, ale nezabývá se příčinou. Opravuje čísla, ale nezasahuje do procesu, který ta čísla vytváří. Výsledek? Léky přibývají, hodnoty se drží s námahou u normy, ale metabolický stav se nezlepšuje – nebo se zhoršuje jen pomaleji.
Teze tohoto článku je jednoduchá, vědecky podložená a nepopulární: u většiny lidí s diabetem 2. typu, kteří mají nadváhu nebo obezitu, je hlavní a nejnaléhavější intervencí redukce tělesné hmotnosti a snížení inzulínové rezistence. Všechno ostatní je sekundární.
Je to přesně to, co v praxi řeším se svými klienty – a výsledky mluví za sebe. Ale nejdřív pochop, proč to tak funguje.
Důležitá poznámka na začátek: tato strategie platí nejvíc pro lidi s nadváhou nebo obezitou, vyšší hladinou inzulínu nalačno a kratší historií diabetu. U lidí s dlouhodobým diabetem, kde jsou beta-buňky slinivky výrazně vyčerpané, je nutný individuální přístup ve spolupráci s lékařem.
Rámec: Čtyři priority, jedna posloupnost
Než se pustíme do detailů, potřebuješ vidět logiku celého přístupu. Nejde o izolované kroky, které děláš nahodile. Jde o posloupnost priorit – každá vyšší priorita vytváří podmínky pro úspěch té nižší.
1. Snížit energetický přebytek → zhubnout
2. Snížit chronicky vysokou hladinu inzulínu
3. Stabilizovat glykémii a omezit špičky
4. Zvýšit citlivost na inzulín pohybem
Pokud přeskočíš prioritu 1 a začneš rovnou u priority 3, bojuješ s komplikacemi, ale ne s příčinou. Je to jako utírat vodu na podlaze, aniž bys zavřel kohoutek.
Priorita 1: Redukce hmotnosti jako zásah do samotné příčiny
Začněme nepříjemnou pravdou o genetice – protože tohle je první výmluva, kterou slyším nejčastěji.
Genetika: ano, hraje roli. Ale ne takovou, jakou si myslíš.
Diabetes 2. typu má skutečně dědičnou složku. Studie opakovaně ukazují, že heritabilita T2DM se pohybuje průměrně okolo 25–30 % (Almgren et al., Diabetologia 2011; Poulsen et al., Diabetologia 1999). To znamená, že geny vysvětlují přibližně čtvrtinu rizika vzniku diabetu.
Jedna rozsáhlá case-control studie publikovaná v Scientific Reports (2019) přímo kvantifikovala příspěvky jednotlivých faktorů na variabilitu vzniku T2DM u více než 1 200 diabetických pacientů. Výsledek? Geny (specifické SNPs) se podílely na 8,4 % variability, rodinná anamnéza na 11,8 % a obezita na 7,1 %. Všechny sledované faktory dohromady vysvětlovaly jen 27,3 % variability – přičemž zbytek tvoří faktory jako spánek, stres, pohyb, složení mikrobiomu a desítky dalších životních proměnných.
Co z toho vyplývá? Geny ti nastavují predispozici, ne osud. Spousta lidí s vysokým genetickým rizikem diabetes nikdy nedostane – pokud drží tělesnou hmotnost pod kontrolou. A naopak: lidé s nízkým genetickým rizikem si diabetes vytvoří, pokud přibírají dostatečně dlouho.
Proč je obezita u diabetu tak destruktivní?
Klíč leží v jednom konkrétním mechanismu: viscerální tuk aktivně zhoršuje citlivost buněk na inzulín. Tuk uložený v břišní oblasti – a zejména ten kolem jater a slinivky – produkuje prozánětlivé cytokiny, zvyšuje hladinu volných mastných kyselin a blokuje inzulinové signální dráhy ve svalech a játrech.
Výsledkem je inzulínová rezistence – stav, kdy slinivka musí produkovat stále více inzulínu, aby dosáhla stejného efektu. A právě chronicky vysoká hladina inzulínu spolu s porušenou sekrecí glukózy jsou základními patofyziologickými mechanismy diabetu 2. typu.
Co se stane, když zhubnete?
Zde přichází věda, která je opravdu přesvědčivá.
Landmark studie DiRECT (Diabetes Remission Clinical Trial), publikovaná v The Lancet (Lean et al., 2018 a 2019) a sledovaná po dobu 5 let, testovala strukturovaný program redukce hmotnosti u pacientů s diabetem trvajícím maximálně 6 let. Výsledky byly mimořádné:
- 46 % pacientů dosáhlo remise diabetu do 1 roku
- 36 % pacientů bylo stále v remisi po 2 letech
- Mezi účastníky, kteří zhubli 15 kg nebo více, dosáhlo remise 86 % z nich
A co se stane s metaanalýzou napříč studiemi? Lancet Diabetes & Endocrinology (2025) publikoval systematický přehled a metaregresní analýzu randomizovaných kontrolovaných studií, která jasně ukázala dávkově-odpovědní vztah mezi úbytkem hmotnosti a remisí diabetu:
- Úbytek hmotnosti pod 10 %: remise u pouhých 0,7 % pacientů
- Úbytek hmotnosti 10–19 %: 48,4 % pacientů v parciální remisi
- Úbytek hmotnosti 20–29 %: 49,6 % v kompletní remisi, 69,3 % v parciální
- Úbytek hmotnosti 30 % a více: kompletní remise u 79,1 % pacientů
Tato čísla jsou revoluční. Nejde o marginální zlepšení – jde o potenciál nemoc doslova obrátit.
Konkrétní cíl a jak ho dosáhnout
Cíl je jasný: snížit tělesnou hmotnost o 7–10 % v průběhu 3–6 měsíců. U osoby vážící 100 kg to znamená ztratit 7–10 kilogramů.
Zároveň sleduj obvod pasu – orientačně pod 102 cm u mužů a pod 88 cm u žen jako hrubý ukazatel snižování viscerálního tuku.
Jak? Bez magie:
- Kalorický deficit 300–500 kcal denně – nikoliv hladovka, ale konzistentní a udržitelný schodek
- Omezení ultrazpracovaných potravin (průmyslové snacky, fast food, slazené nápoje)
- Snížení velikosti porcí o 10–20 %
- Pravidelné vážení a měření pasu jako zpětná vazba
Tohle není dieta na měsíc. Je to změna nastavení příjmu energie, která musí vydržet.
Priorita 2: Snižování chronicky zvýšené hladiny inzulínu
Inzulín je dámon, kterého v diabetologické komunitě dlouho přehlíželi. Nebo spíš: zaměřili jsme se na glukózu, ale pozapomněli jsme, co ji reguluje.
Inzulín není problém jako takový. Je to nezbytný hormon. Problém je jeho chronicky vysoká hladina nalačno v kombinaci s rezistencí tkání vůči jeho účinkům.
Hyperinzulinémie (trvale vysoký inzulín) dělá dvě nepříjemné věci najednou: aktivně podporuje ukládání tuku – zvláště toho viscerálního – a zvyšuje chuť k jídlu tím, že narušuje leptinové signály. Je to začarovaný kruh: více tuku → více rezistence → více inzulínu → více tuku.
Jak snížit inzulínovou zátěž stravou?
Bílkoviny jsou klíčové. Navýšení příjmu bílkovin na 1,2–1,6 g na kg cílové tělesné hmotnosti denně má několik výhod: bílkoviny sytí více než sacharidy nebo tuk, pomáhají zachovat svalovou hmotu při hubnutí a mají nízký inzulinogenní efekt oproti rychlým sacharidům.
Vláknina zpomaluje vstřebávání glukózy a fermentací v tlustém střevě pozitivně ovlivňuje střevní mikrobiom, který hraje roli v inzulínové senzitivitě. Cíl: nad 30 g denně ze zeleniny, luštěnin a celozrnných potravin.
Tekuté kalorie jsou tichý sabotér. Slazené nápoje, džusy, energetické drinky – všechny přispívají ke kalorickému příjmu a glykemickým špičkám, aniž by vyvolávaly srovnatelné pocity sytosti. Eliminuj je.
Časově omezené stravování (eating window 8–10 hodin denně) může u vhodných pacientů snížit průměrnou hladinu inzulínu tím, že prodlužuje dobu hladovění, během níž hladiny inzulínu přirozeně klesají. Není to zázrak, ale může být cenným nástrojem v kombinaci s dalšími úpravami.
Priorita 3: Stabilizace glykémie a omezení špiček
Postprandiální (po jídle) hyperglykémie není jen nepříjemné číslo na glukometru. Je spojena s vyšším kardiovaskulárním rizikem a oxidativním stresem. A klíčový ukazatel HbA1c – průměr glykémie za 2–3 měsíce – je přímým prediktorem komplikací.
Data jsou jasná: snížení HbA1c přibližně o 11 mmol/mol (například z 64 na 53 mmol/mol) snižuje riziko mikrovaskulárních komplikací (diabetická retinopatie, nefropatie, neuropatie) o přibližně 21 % (Stratton et al., UKPDS, BMJ 2000). Tohle není malé číslo.
Pro orientaci: cílová hodnota HbA1c u většiny diabetiků 2. typu je dle doporučení České diabetologické společnosti pod 53 mmol/mol, u pacientů s vyšším rizikem hypoglykémie nebo starších pacientů pak pod 60 mmol/mol.
Orientační cílové hodnoty glykémie po jídle:
- 1–2 hodiny po jídle: ideálně pod 8–10 mmol/l
- Návrat k výchozí hodnotě: do 3 hodin
Jak stabilizovat špičky prakticky?
- Kombinuj sacharidy s bílkovinami a vlákninou – zpomalí vstřebávání glukózy a sníží výšku špičky
- Kontroluj velikost porcí – i zdravé potraviny ve velkém množství způsobují výrazné špičky
- Pořadí jídla – studie naznačují, že konzumace zeleniny a bílkovin před sacharidy snižuje postprandiální glykémii o 20–40 %
Klíčový kontext: tato fáze je výrazně efektivnější, pokud jsou priorita 1 a 2 alespoň částečně pod kontrolou. Snažit se ladit glykemické špičky bez redukce viscerálního tuku je jako seřizovat motor v autě, které nemá dostatek oleje.
Priorita 4: Pohyb jako multiplikátor všeho ostatního
Pohyb je nejsilnější nefarmakologický nástroj pro zvýšení citlivosti na inzulín, který máš k dispozici. A přitom je stále podceňován.
Co přesně pohyb dělá? Svalová kontrakce aktivuje přenos glukózy do svalových buněk prostřednictvím GLUT-4 transportérů – a tento mechanismus funguje nezávisle na inzulínu. Jinými slovy: pohyb sám o sobě snižuje glykémii, aniž by potřeboval inzulín jako prostředníka.
Čísla, která mluví za vše
Systematická analýza cvičebních intervencí publikovaná v PMC (Vissing & Dela, 2016) ukázala, že silový trénink zvyšuje inzulínovou senzitivitu o 48 % měřeno zlatým standardem (hyperinzulinemická-euglykemická svorka). Osmdesát procent inzulínem zprostředkovaného vychytávání glukózy se děje právě ve svalech – proto nárůst svalové hmoty přímo zlepšuje glykemickou kontrolu.
Kombinovaný aerobní a silový trénink snižuje HbA1c o 5–16 mmol/mol (Hu et al., 2022 – metaanalýza), přičemž kombinace obou modalit je efektivnější než každá zvlášť. Pro srovnání: metformin snižuje HbA1c o průměrně 11–16 mmol/mol. Pohyb je tedy farmakologicky srovnatelná intervence – s nulovými vedlejšími účinky a s benefity přesahujícími glykemii (kardiovaskulární zdraví, kognitivní funkce, nálada).
Jak začít – minimální efektivní dávka
Nechceme perfekcionismus, chceme konzistenci. Minimální start:
- 20 minut svižné chůze po hlavním jídle – snižuje postprandiální glykémii, je dostupná téměř každému, nevyžaduje vybavení ani posilovnu
- 2× týdně silový trénink – dřepy, výpady, tlak nad hlavu, veslování s gumou. Základní cviky zaměřené na velké svalové skupiny
Cílový stav: 150 minut aerobní aktivity týdně (doporučení ADA a EASD) plus silový trénink 2–3× týdně.
Efekt pohybu je vyšší při nižší tělesné hmotnosti a stabilnější glykémii – proto je priorita 4 na konci seznamu. Neznamená to, že počkáš, dokud nezhubnete. Zahájit pohyb hned je správné. Jen musíš vědět, že maximální efekt přijde, když pracuješ na všech čtyřech prioritách zároveň.
Co lidé systematicky podceňují
Jsou čtyři faktory, které stojí mimo hlavní osy stravy a pohybu, a přesto mohou systematicky torpédovat jakýkoliv pokrok.
Spánek
Data jsou průkazná a ignorovaná zároveň. Velké kohortové studie (Sleep Heart Health Study, Finnish Type 2 Diabetes Study a další) ukázaly, že lidé se spánkem kratším než 6 hodin jsou zhruba dvakrát pravděpodobněji diagnostikováni s diabetem 2. typu – nezávisle na ostatních rizikových faktorech.
Mechanismus: spánková deprivace zvyšuje hladiny kortizolu a katecholaminů, snižuje citlivost buněk na inzulín, narušuje sekreci GLP-1 a zároveň zvyšuje pocit hladu (klesá leptin, stoupá ghrelin). Meta-analýza z roku 2022 (Sleep Medicine Reviews) potvrdila, že i krátkodobá spánková restrikce na 5 hodin za noc po dobu 1 týdne měřitelně snižuje inzulínovou senzitivitu.
Cíl: 7–9 hodin spánku denně, pravidelný čas uléhání a vstávání.
Chronický stres
Stres není jen pocit. Je to fyziologický stav, při kterém kortizol zvyšuje produkci glukózy v játrech (glukoneogeneze) a blokuje vstup glukózy do svalů. Studie z MESA Stress Exam (publikovaná v Journal of Endocrinology) ukázala, že vyšší celková denní expozice kortizolu byla spojena s měřitelně vyšší hodnotou HbA1c o 3–5 mmol/mol u diabetiků.
Chronický stres navíc zvyšuje viscerální ukládání tuku, narušuje spánek a snižuje motivaci k pohybu a zdravému stravování. Je to kaskáda, která jede proti tobě.
Alkohol
Alkohol interferuje s metabolickou kontrolou hned z několika stran: v játrech blokuje glukoneogenezi (riziko hypoglykémie zejména u pacientů na inzulínu nebo sulfonylureách), zároveň přidává prázdné kalorie a narušuje spánkovou architekturu. I „mírná“ konzumace alkoholu komplikuje interpretaci glykemických dat a může sabotovat kalorický deficit.
Tekuté kalorie
Slazené nápoje, džusy, kalorické kávy, smoothie – to vše generuje glykemické špičky při minimálním pocitu sytosti. Výzkumy konzistentně ukazují, že tekuté kalorie se nezapočítávají do celkového pocitu sytosti stejně jako pevná strava, což vede k překompenzaci jinými jídly.
Pro koho tento přístup funguje nejlépe?
Buďme konkrétní. Tento přístup přináší nejsilnější výsledky, pokud:
- Máš nadváhu nebo obezitu (BMI nad 27–30)
- Máš zvýšenou hladinu inzulínu nalačno nebo vyšší C-peptid (marker vlastní sekrece inzulínu)
- Máš kratší historii diabetu (obvykle méně než 6–10 let)
Pokud máš dlouhodobý diabetes, kde beta-buňky slinivky ztratily výraznou část sekretorické kapacity, je strategie odlišná – dominuje farmakoterapie a substituce inzulínu, ne primárně jeho snižování. I v tomto případě ale redukce hmotnosti a pohyb přispívají k lepší glykemické kontrole a snižují potřebu léků.
30denní startovací plán
Teorie je jedno. Takto to může vypadat v praxi:
Týden 1 – Měření a uvědomění Zapisuj každé jídlo (i přibližně), váž se každý den ráno po toaletě, změř obvod pasu. Cílem není se trestat, ale mít data.
Týden 2 – První konkrétní změny Zmenši porce o přibližně 15 %. Eliminuj slazené nápoje a džusy. Zařaď 20minutovou chůzi po hlavním jídle každý den.
Týden 3 – Optimalizace složení stravy Navyšuj bílkoviny (vejce, luštěniny, tvaroh, maso, ryby). Přidej zeleninu ke každému jídlu jako první „course“. Sleduj, jak se mění postprandiální glykémie.
Týden 4 – Přidání silového tréninku 2× týdně 20–30 minut silového tréninku. Dřepy, výpady, kliky, veslování s gumou. Vyhodnoť: jak se změnila hmotnost, pas, ranní glykémie, energie?
Pokud nevíš, kde začít, nebo se ti první tři týdny rozpadly dřív, než jsi stačil vyhodnotit – to je normální. Právě proto s klienty nepracuji na principu „tady máš plán, hodně štěstí“. Pracuji na tom, aby plán vydržel. Více na g45.cz.
Závěrečné sdělení
Tenhle článek není o tom, že bys přestal užívat léky nebo že glukometr ztratil smysl. Léky zachraňují životy a glykemická data jsou důležitá.
Jde o pořadí priorit.
Pokud máš nadváhu a diabetes, a stále čekáš, „až se situace stabilizuje“, aby ses začal věnovat hmotnosti – čekáš na něco, co se samo nestabilizuje. Metabolický stav se nezlepší tím, že budeš přesněji sledovat čísla. Zlepší se tím, že snížíš příčinu.
Zhubni 5–10 % tělesné hmotnosti. Sniž inzulínovou zátěž stravou. Přidej pohyb. Oprav spánek.
Pak dolaďuj čísla na glukometru.
Tím získáš kontrolu nad nemocí – místo abys honit její projevy.
Chceš to řešit se mnou osobně?
Pokud tě tento článek přiměl přemýšlet jinak o svém diabetu a chceš začít pracovat na příčině – ne jen sledovat čísla – pracuji s klienty jako nutriční specialista právě na tomto přístupu.
Pomáhám nastavit stravu tak, aby snižovala inzulínovou zátěž, podporovala hubnutí a stabilizovala glykémii. Individuálně, bez obecných diet a zbytečného hladovění.
👉 Více informací a možnost konzultace najdeš na www.g45.cz
Citované zdroje
- Lean MEJ et al. Primary care-led weight management for remission of type 2 diabetes (DiRECT). Lancet. 2018;391:541–551.
- Lean MEJ et al. Durability of a primary care-led weight-management intervention for remission of type 2 diabetes: 2-year results of the DiRECT trial. Lancet Diabetes Endocrinol. 2019;7:344–355.
- Lean MEJ et al. 5-year follow-up of the DiRECT Extension Study. Lancet Diabetes Endocrinol. 2024.
- Kanbour S et al. Impact of bodyweight loss on type 2 diabetes remission: a systematic review and meta-regression analysis of randomised controlled trials. Lancet Diabetes Endocrinol. 2025.
- Almgren P et al. Heritability and familiality of type 2 diabetes and related quantitative traits in the Botnia Study. Diabetologia. 2011;54:2811–2819.
- Goni L et al. Influence of obesity, parental history of diabetes, and genes in type 2 diabetes: A case-control study. Scientific Reports. 2019.
- Vissing K, Dela F. The importance of exercise for glycemic control in type 2 diabetes. PMC. 2024.
- Keshel TE, Coker RH. Exercise Training and Insulin Resistance: A Current Review. PMC. 2015.
- Stratton IM et al. (UKPDS Group). Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes. BMJ. 2000;321:405–412.
- Cappuccio FP, Miller MA. Sleep and cardiometabolic disease. J Endocrinol. 2022;252(2).
- Taheri S et al. Waking Up to the Importance of Sleep in Type 2 Diabetes Management. Diabetes Care. 2024;47(3):331.
- Reutrakul S, Van Cauter E. Sleep influences on obesity, insulin resistance, and risk of type 2 diabetes. Metabolism. 2018.
- Joseph JJ, Golden SH. Cortisol dysregulation: the bidirectional link between stress, depression, and type 2 diabetes mellitus. Ann N Y Acad Sci. 2017.